当センターについて
診療体制
当院では脊椎(くび、せなか、こし)や脊髄(神経)に生じる疾患に対する手術治療を数多く行っていますが、脊椎手術は整形外科の手術の中でも特殊性が高いため、専門的な知識と技術が必要となります。当院では脊椎や脊髄に生じる疾患を診療する部門として脊椎脊髄センターを設置しております。
診療の対象となる主な疾患
当センターでは脊椎や脊髄に生じる疾患で手術治療を行うことができる疾患を診療しています。手術治療が適切でない、または不可能な患者さんには病状を説明し、他のクリニックで薬の内服やリハビリなどの保存治療を継続してもらうようにアドバイス致します。
診療を行っている代表的な疾患としては、腰椎椎間板ヘルニア、腰部脊柱管狭窄症、腰椎変性すべり症、腰椎分離(すべり)症、頚椎椎間板ヘルニア、頚椎症性神経根症、頚椎症性脊髄症、頚椎後縦靭帯骨化症、頚椎症性筋委縮症、胸椎後縦靭帯骨化症、胸椎黄色靭帯骨化症、化膿性脊椎炎、骨粗鬆症性椎体骨折、環軸椎亜脱臼、透析性脊椎症、脊椎損傷、脊髄損傷、脊髄腫瘍、脊髄空洞症、頚椎後弯症(くび下がり)、成人脊柱変形(こし曲がり)などがあげられます。その他の比較的まれな脊椎・脊髄疾患に対しても手術可能なものは診療を行っています。
脊椎・脊髄疾患による症状は首・腰の痛み、手足のしびれや痛み、筋力の低下(麻痺)などが主なものです。首の部分で脊髄が圧迫されると神経の症状として、お箸をうまく使えなくなる、字をうまく書けなくなる、平らなところを歩いていてもふらついて転びそうになるといった症状がでます。また、腰の部分で神経が圧迫されると、お尻や太もも、ふくらはぎ、すねにしびれや痛みを生じます。長く立っていたり、長く歩いていると徐々に下肢のしびれ、痛みが強くなりしゃがみこんでしまうなどの症状がでます。
上記の症状は比較的典型的な脊椎・脊髄疾患による症状ですが、他にも様々な症状を起こす可能性があり、脳外科、脳神経内科、泌尿器科、膠原病内科、感染症内科などの他科と連携して診断、治療が必要になることもあります。
効率的で的確な診療を行うため、脊椎脊髄センターの受診を希望される患者さんは、近隣の先生に当センターあてに紹介状を書いていただき、これまでに行った検査の結果(画像データなど)をご持参いただくようお願い申し上げます。
また、脊椎脊髄疾患の診察には時間がかかることも多くあります。そのため、受診時の待ち時間が長くなることもありますので、あらかじめご了承ください。
当センターの特色
当センターでは3名の脊椎脊髄外科を専門とする医師が常勤しており、専門性の高い、高水準の診療、手術が可能となっております。また、総合病院の利点を生かして他科との緊密な連携の下に安全で確実な治療を目指しています。
当センターでは薬の内服やリハビリなどの保存治療を行っても症状の回復が思わしくない患者さんに対して脊椎の手術治療を行うことを主な目的としています。脊椎の手術といっても最近ではいくつもの手術法があり、どの手術法が一番適切なのかは患者さんごとに異なります。加齢による脊椎の変形、骨粗鬆症やそれにともなう脊椎の骨折、内科の病気の合併など、さまざまな要素が手術法の選択に影響します。また、患者さんが術後にどのような生活を望んでいるのかという点も手術法の選択に重要です。このようなさまざまな要素を考慮して、患者さんとそのご家族が納得のいく最適な治療法を提供することを心がけております。
医療関係者の方へ
腰椎変性疾患の中でもよく遭遇する腰部脊柱管狭窄症と、それに対する⼿術法の⼀つである腰椎前後合併固定術についてご紹介します。
腰部脊柱管狭窄症とは
整形外科のみならず、内科の先⽣⽅も患者さんから「⾜がジンジン・ビリビリ痛い、しびれる、⾜が重くなって歩けない」と外来で訴えられることは少なくないと思います。下肢の痛み、しびれを起こす原因として多いものの1つに腰部脊柱管狭窄症があります。
脊柱管とは背⾻にある⾻のトンネルで、その中を脊髄や⾺尾神経が通っています。何らかの原因により「脊柱管が狭くなって神経症状を⽣じること」を脊柱管狭窄症と呼びます。腰部脊柱管狭窄症は腰椎レベルで変性した椎間板の脊柱管内への膨隆、脊柱管後⽅にある⻩⾊靭帯という靭帯の肥厚、⾻棘の突出などによって脊柱管内の⾺尾神経、神経根が圧迫されることにより⽣じます。神経が圧迫されると、圧迫された神経の⽀配領域に痛み・しびれを⽣じます。症状がひどい場合には下肢の筋⼒低下(⿇痺)、膀胱直腸障害をきたします。
症状が痛みやしびれだけであれば、患者さんが我慢できるのであれば保存的加療で経過をみても問題ありませんが、痛みやしびれが我慢できない場合・⿇痺や膀胱直腸障害が出現してきた場合には⼿術加療を検討します。実際に⼿術を検討する際には、まず下肢の痛みやしびれが⽣じている領域と画像所⾒から原因となっている部位を診断しますが、これを診断することが最初のハードルとなります。腰部脊柱管狭窄症は決して特別な病気ではなく、基本的には狭窄そのものは加齢性変化により⽣じるものであるため、画像上狭窄があっても全く症状がない⼈も実は多くいるのです。仮に画像上の狭窄を全て治療しなければならないとすると、⾼齢者のほとんどの⽅を治療しなければならないことになります。ですから症状と画像所⾒がマッチしていることが⼿術治療を⾏うかどうかの判断に重要となります。また、画像上の狭窄の程度と症状の強さが必ずしも相関しないところが診断の難しいところです。
そこで脊椎外科としての蓄積された我々の経験が⽣かされます。脊椎外科医の強みは術前の症状と画像所⾒のみならず、実際の⼿術中の所⾒と術後の症状の経時的な改善を観察できるところにあります。術中所⾒をデータとして表現することはなかなか困難であるため、AIが発達している現在でも脊椎外科医の経験が治療の選択に重要な要素であることは間違いなく、今後もしばらくその状況は続くものと思われます(いつまで続くのかはわかりませんが)。
腰部脊柱管狭窄症に対する⼿術
さて、腰部脊柱管狭窄症に対する⼿術は⼤別すると下表のように除圧術と除圧固定術の2種類があり、除圧固定術はさらに前⽅・後⽅・前後合併の3つに分類されます。
| 腰部脊柱管狭窄症に対する⼿術 | |
|---|---|
| 1. 腰椎後⽅除圧術 | 後⽅から神経を圧迫している⾻・靭帯・椎間板などを取り除く |
| 2. 腰椎除圧固定術 |
除圧するだけでなく不安定な脊椎を⾦属のネジで固定する |
どの術式を選択するかは過去のRCTの論⽂などにより⼤まかには全国的にコンセンサスがあると思われますが、実際のところは症例ごとにどの術式が最適であるか判断できないことも多くあり、結局は脊椎外科医の経験や持っている技術、その病院の設備によって術式が決まっているのが現状です。当院では腰部脊柱管狭窄症に対しては主に腰椎後⽅除圧術、腰椎後⽅除圧固定術、腰椎前後合併固定術の3つの術式で治療を⾏なっております。
これらの術式の中でも細分するといくつかの術式にわかれますが、ある術式を画⼀的に全ての患者さんに⾏うのではなく、患者さんの病態、⽇常⽣活動作、患者さんが何を求めて⼿術を希望しているのかによって最終的に術式を決定しております。ですから同じような症状、画像所⾒の患者さんでも術式が異なることがあります。
前後合併固定術とは
前述した3つの⼿術の中から1つ、前後合併固定術についてご紹介したいと思います。腰椎を固定する際に以前から⾏われていた⽅法として後⽅除圧固定術があります。この⽅法では、まず腰を後⽅から切開し、筋⾁を腰椎から剥離して椎⼸や⻩⾊靭帯を切除して硬膜・神経根の除圧を⾏います。その後、硬膜・神経根を避けながら椎間板を郭清し、郭清した椎間板腔に⾻とケージ(⼈⼯の箱)を詰め込み、最後に椎体に⾦属のネジを⼊れ、⾦属のネジの頭同⼠を⾦属の棒で連結して固定します(椎間板腔の操作を⾏わない⽅法もあります)。この⼿術は良い⽅法で現在も広く⾏われていますが、術中、術後にある程度出⾎すること、神経を避けながら操作するために⼿術操作により神経にダメージが加えられている可能性があること、術後に腰の筋⾁が弱くなることがあることなどが⽋点としてあげられます。
ここでご紹介する前後合併固定術は椎間板の郭清とケージの挿⼊を前⽅(腹側)から⾏い、⾦属のネジは後⽅から経⽪的に刺⼊するものです。具体的には右側臥位として、左側腹部を5cmほど切開して後腹膜腔(後腎傍腔)を展開し、⼤腰筋の前縁から椎間板を郭清し、⾻(⾃家⾻、他家⾻、⼈⼯⾻から選択します)を充填した⼤きなケージを郭清した椎間板腔に挿⼊します。そして最後に腹臥位として筋⾁を腰椎から剥離することは⼀切⾏わずに経⽪的に⾦属のネジを椎体に刺⼊し、⾦属の棒で連結して終了となります。後方から筋肉を骨から剥離することはありません。
この⼿術の良いところは神経の周りを直接操作せず、椎間板腔を軽く開⼤して固定することにより間接的に神経を除圧できることにあります。神経の周りを直接操作しないので神経を牽引することにより神経にダメージを⽣じる可能性がないこと、出⾎量が少なく術後も⾎腫による神経障害の可能性がほぼないこと、後⽅の筋⾁を椎体から剥離しないので筋⾁が弱くなりにくいこと、さらに術後の痛みも少ないことが後⽅除圧固定術に⽐べての優位点だと考えています。また、術後の患者さんの症状の改善の仕⽅についても前後合併固定術は後⽅除圧固定術の術後に⽐べて良い印象です。
50代⼥性の症例
実際の症例を紹介いたします。50代の⼥性で3年来の腰痛、両下肢の痛み、しびれを主訴に当センターに紹介となりました。下肢の症状は歩⾏で悪化し、10分しか連続歩⾏できない状態でした。
腰椎レントゲン側⾯像ではL4前⽅すべりを認め、腰椎前屈にてすべりは増強しています(図1)。
図1 腰椎レントゲン側面像
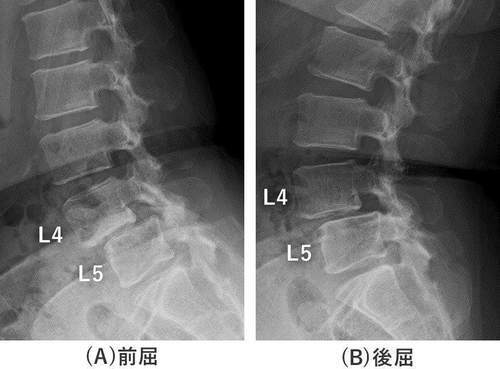
L4/5, L5/S椎間板腔の狭⼩化およびL4前⽅すべりを認め、すべりは前屈により増悪している。
腰椎MRIではL4前⽅すべりに伴ってL4/5レベルで脊柱管狭窄を認めます(図2)。
図2 腰椎MRI
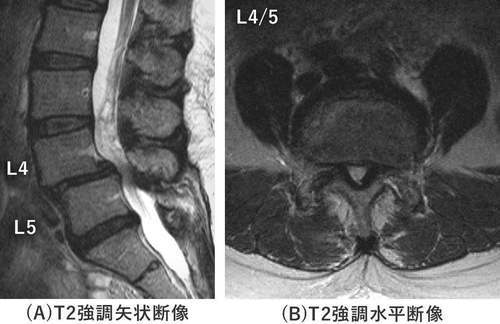
L4/5レベルで脊柱管狭窄を認める。
脊髄造影検査でL4前⽅すべりは腰椎前屈でかなり増強することがわかりました。(図3)。
図3 脊髄造影検査
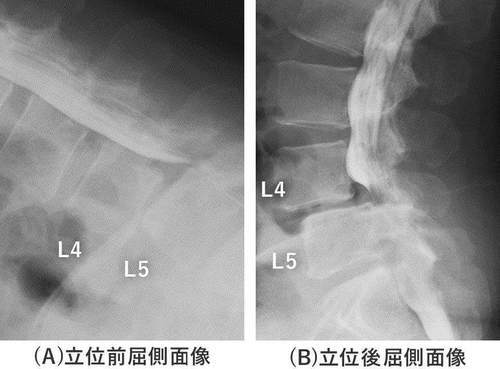
⽴位前屈時のL4前⽅すべりはかなり強いことがわかる。
患者さんは痛み⽌めを内服しても下肢の痛みとしびれのために10分しか歩⾏できないという状況を何とか改善させたいと⼿術を希望されました。⼿術は前述の腰椎前後合併固定術を施⾏しました。術後の腰椎レントゲンではL4/5椎間にケージが挿⼊され、L4,5椎体はネジにより固定されているのが確認できます。L4すべりも整復されています(図4)。
図4 腰椎前後合併固定術後レントゲン
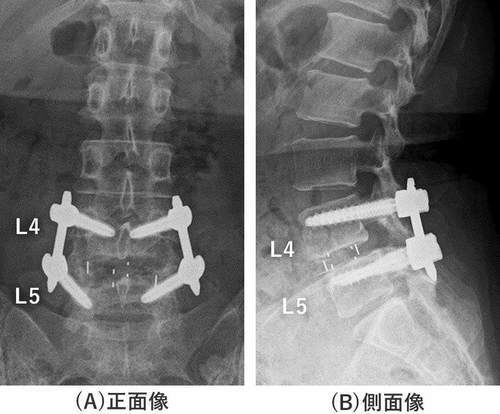
L4/5椎間にケージが挿⼊され、L4,5椎体はネジで固定されている。
L4前方すべりは整復されている。
術後の腰椎MRIでは脊柱管は拡⼤し、硬膜内の⾺尾神経がよく⾒えることがわかります(図5)。
図5 腰椎前後合併固定術後MRI
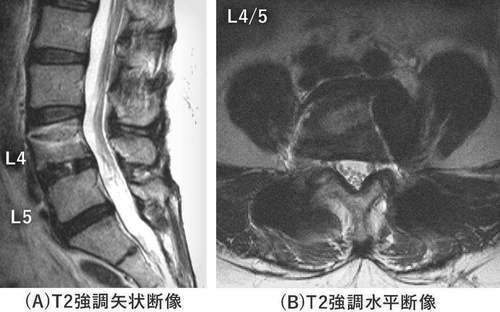
L4/5レベルで脊柱管の拡⼤を認め、硬膜内の⾺尾神経が良好に描出されている。
術後、症状は完全に消失し、制限なく歩行可能となった。
この⼿術では全く神経の周りの組織を切除することなくこれだけ神経の状態を改善させることが可能なのです。この患者さんの下肢の痛み、しびれは術後速やかに消失し、患者さんは制限なく歩⾏できるようになりました。
最後に
このように前後合併固定術は⾮常によい⽅法なのですが、適切な症例を選び安全な方法で⼿術を⾏わないと後⽅除圧固定術に⽐べて重⼤な合併症が⽣じる可能性があるのも事実です。当センターではこの術式が適していると考える患者さんに対しては積極的に⾏なっており、良好な治療成績を得ています(前述したように全ての患者さんにこの術式を選択しているのではなく、後⽅除圧固定術を⾏うこともあります)。
当センターではそれぞれの患者さんに最適な治療法を患者さんと相談しながら選択して治療にあたることを⼼がけております。⽇常診療で腰痛、下肢の痛み、しびれ、それにともなう歩⾏障害でお困りの患者さんがいらっしゃいましたら遠慮なく成⽥⾚⼗字病院脊椎脊髄センターへご紹介ください。
スタッフ紹介
萬納寺 誓人(脊椎脊髄センター長兼第一整形外科部長)

資格
- 日本専門医機構認定整形外科専門医
- 日本整形外科学会認定脊椎脊髄病医
- 日本脊椎脊髄病学会認定脊椎脊髄外科指導医
- 日本専門医機構認定脊椎脊髄外科専門医
- 日本整形外科学会認定運動器リハビリテーション医
- 医学博士
メッセージ
脊椎・脊髄疾患(頚、背中、腰)の手術加療を専門にしております。お近くの整形外科クリニックで保存的な治療(運動療法、物理療法、薬物療法など)を行っても脊椎または脊髄由来の症状の回復が思わしくなく、手術での治療を考えていらっしゃる場合にはご相談ください。適切な治療法を患者さんご本人と相談して選択いたします。
沖松 翔(整形外科副部長)

資格
- 日本整形外科学会認定整形外科専門医
- 日本整形外科学会認定脊椎脊髄病医
- 医学博士
メッセージ
脊椎専門として大学院では主に脊髄損傷に関する研究を行っておりました。自分の親しい家族だったらどのような治療を行うか、を常に考えながら治療にあたります。お困りのことがあれば、ご気軽にご相談ください。
白谷 悠貴

資格
- 日本専門医機構認定整形外科専門医
メッセージ
脊椎・脊髄疾患(首、背中、腰からくる神経痛や運動障害など)を中心に診療をおこなっております。お困りの症状がありましたら、ご相談ください。診断をつけ、最適な治療を探し、症状が少しでもよくなるように、お近くのクリニック、医院と協力しながら診療させていただきます。